Средние размеры вилочковой железы у детей по данным эхографии
(Вербицкая А.И. с соавт.)
| Возраст(лет) | Длина(мм) | Ширина(мм) | Толщина(мм) |
| 0-1 | 73,3 | 49,4 | 14,8 |
| 1-5 | 83,4 | 42,1 | 10,0 |
| 6-10 | 95,8 | 47,2 | 14,2 |
| 11-16 | 101,2 | 51,4 | 15,2 |
Эхоструктура вилочковой железы зависит от возраста пациента. У детей до 12-15 лет эхоструктура однородная, эхогенность средняя, визуализируются небольшое количество нежных точечных и линейных структур повышенной эхогенности, отражающих междольковые перегородки. У взрослых ткань вилочковой железы в значительной степени замещается жиром, на фоне которого сохраняются отдельные участки паренхимы. Железа смещается вниз от верхней апертуры грудной клетки, передние концы ребер и грудина окостеневают, что затрудняет визуализацию вилочковой железы.
Рисунок Ультрасонограмма вилочковой железы
Компьютерная томография.Вилочковая железа при компьютерной томографии визуализируется на уровне между горизонтальным отрезком левой плечеголовной вены сверху и горизонтальным участком правой легочной артерии снизу. Максимальный размер вилочковой железы определяется на уровне дуги аорты и ствола легочной артерии. Форма железы вариабельна, но чаще всего она имеет вид треугольника или трапеции, узкой частью направленной к грудине, либо выглядит как две овальные доли в толще загрудинной жировой ткани. Левая доля обычно больше правой и располагается вдоль дуги аорты. Соединение между правой и левой долями железы находится на 10-30 мм левее средней линии. У людей моложе 30 лет вилочковая железа хорошо визуализируется в 100% случаев, в возрасте до 40 лет — в 73% случаев, а у обследуемых старше 49 лет — только в 17% наблюдений. Плотность ткани железы у детей и людей молодого возраста составляет 40-50H. С возрастом, в связи с жировой инволюцией органа его плотность снижается до показателей жировой ткани. Объективным показателем оценки состояния вилочковой железы является поперечный размер правой и левой долей, который также изменяется с возрастом. У детей и подростков толщина каждой доли не превышает 20 мм, у людей старше 20 лет — 13 мм.
Рисунок Компьютерные томограммы вилочковой железы в аксиальной, сагиттальной, коронарной плоскостях
Магнитно-резонансная томография.МРТ является наиболее информативным методом оценки состояния вилочковой железы, которая визуализируется кпереди от дуги аорты у детей и подростков. С возрастом, вследствие жировой инволюции, интенсивность сигнала от железы постепенно повышается. При МРТ можно определить размер каждой доли железы, целостность капсулы, уточнить топографо-анатомические взаимоотношения железы с окружающими сосудами и органами верхнего средостения.
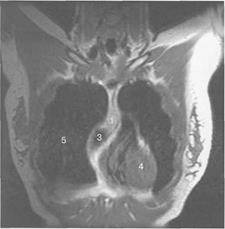
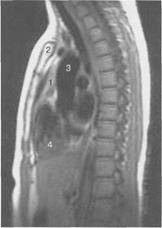
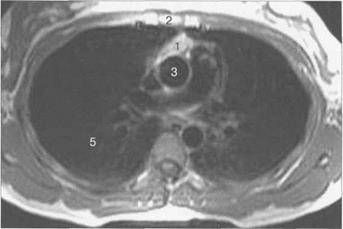
Рисунок Магнитно-резонансные томограммы вилочковой железы, коронарная, сагиттальная, аксиальная плоскости, Т1-ВИ:
1 — вилочковая железа; 2 — грудина; 3 — аорта; 4 — сердце; 5 — легкие.
ПЕЧЕНЬ
Рентгенологическое исследование.При рентгенологическом исследовании печень определяется под диафрагмой в виде интенсивной тени, приблизительно треугольной формы. Контур ее верхней поверхности совпадает с изображением правой половины диафрагмы. Однако при наличии слоя жира между диафрагмой и выстилающей ее брюшиной появляется возможность получить раздельное изображение контуров нижней поверхности диафрагмы и верхней поверхности печени. Наружный контур правой доли печени определяется благодаря прослойке жира между мышцами грудной и брюшной стенок и пристеночным листком брюшины. Передний край печени соответствует нижнему контуру ее тени, который особенно хорошо выявляется при томографическом исследовании. Небольшая выемка в области нижнего контура соответствует вырезке желчного пузыря. Если левая доля печени удлинена, то ее наружная часть в виде треугольной тени определяется слева между диафрагмой и сводом желудка.
Ультразвуковое исследование.Печень покрыта капсулой, которая отчетливо визуализируется в виде гиперэхогенной структуры, за исключением участков, прилежащих к диафрагме, так как капсула печени на этом участке сливается с диафрагмой. Структурапаренхимы печени мелкозернистая, гомогенная, более эхогенная, чем почечная паренхима, менее эхогенная, чем ткань нормальной поджелудочной железы. Контуры печени ровные и четкие. С возрастом, особенно после 60 лет, отмечается повышение эхогенности нижнего края печени за счет склеротических процессов в ее капсуле. При продольном сканировании визуализируется нижний край печени, угол нижнего края правой доли печени не превышает 75°, левой — 45°. Нижний край печени не выступает из-под края реберной дуги. Размеры печени определяются по различным методикам. Наиболее информативным и общепринятым является измерение косого вертикального размера (КВР) и толщины (переднезадний размер) правой доли, краниокаудального размера (ККР)и толщины левой доли. Косой вертикальный размер (КВР)правой доли печени — расстояние от нижнего края до наибольшей выпуклости купола диафрагмы, в норме не превышает 150 мм. Толщина правой доли печени — расстояние от передней поверхности до места перехода диафрагмальной поверхности в висцеральную, в норме не превышает 120-125 мм. Краниокаудальный размер (ККР) левой доли печени измеряют от ее нижнего края до диафрагмальной поверхности, в норме не превышает 100 мм. Толщина левой доли печени — расстояние от ее передней до задней поверхности, в норме не превышает 50-60 мм. Дополнительно можно измерить толщину хвостатой доли, которая в норме не превышает 30-35 мм.
У детей КВР правой доли печени в 5 лет составляет 40+10 мм, в 12 лет — 80±10 мм, в 15лет — 97+10 мм.
Структура печени при ультразвуковом исследовании однородная, особенно у детей, содержит трубчатые структуры мелкого и среднего калибра, что обусловлено наличием вен, артерий, желчных протоков.
При ультразвуковом исследовании границей между правой и левой долями печени (в виде полоски высокой эхогенности) служат серповидная и круглая связки. Круглая связка печени на поперечных срезах визуализируется как гиперэхогенное образование овальной или округлой формы, иногда дающее акустическую тень. В печени различают 8 сегментов: I сегмент — соответствует хвостатой доле; II сегмент – визуализируется в нижнекаудальной части левой доли, в его центре расположена сегментарная ветвь левого долевого ствола воротной вены; III сегмент — занимает верхнекраниальный отдел левой доли с аналогичным расположением соответствующей ветви воротной вены; IV сегмент — соответствует квадратной доле; V сегмент-располагается за ложем желчного пузыря и несколько латеральнее; VI сегмент — находится ниже и латеральнее V сегмента; VII сегмент — локализуется ниже VIсегмента и доходит до контура диафрагмы; VIII сегмент-«язычковый», занимает оставшуюся часть правой доли, переходит на диафрагмальную поверхность позади квадратной доли, не имея четкой границы с последней.
При ультразвуковом исследовании нет четких анатомических ориентиров, позволяющих ограничить сегменты печени, помощь в выделении сегментов печени могут оказать ветви воротной вены.
В норме диаметр воротной вены составляет 10-14 мм. Диаметр печеночных вен в норме — 6-10 мм, мелкие ветви прослеживаются до периферии органа (до 1 мм в диаметре).
Нижняя полая вена (НПВ) — располагается в борозде между правой, левой и хвостатой долями печени, до 20-25 мм в диаметре.
Печеночная артерия — определяется в области ворот печени в виде трубчатой структуры диаметром около 4-6 мм, имеет гиперэхогенные стенки, располагается вдоль воротной вены.
Внутрипеченочные желчевыводящие протоки – имеют гиперэхогенные стенки, внутренний диаметр около 1 мм, в норме могут визуализироваться только долевые протоки.
Рисунок . Ультрасонограмма печени.
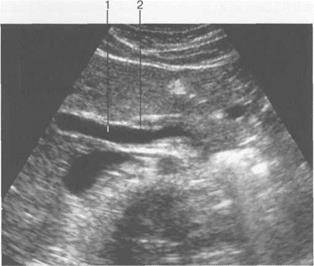
Рисунок Ультрасонограмма воротной вены.
1) просвет воротной вены; 2) стенка воротной вены.
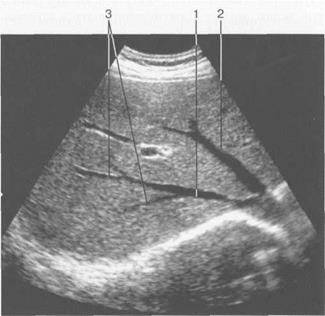
Рисунок . Ультрасонограмма печеночных вен.
1) правая печеночная вена; 2) левая печеночная вена; 3) сегментарные разветвления правой печеночной вены.
Компьютерная томография.На компьютерных томограммах печень имеет четкие и ровные контуры, гомогенную структуру, визуализируются расходящиеся от ворот печени продольные борозды. Наибольший размер печени на уровне ворот в норме составляет 200×100 мм, но зависит от возраста, плотность паренхимы составляет 50-70 H.
Условная линия, проведенная через нижнюю полую вену и желчный пузырь является границей между правой и левой долями печени. Левее этой линии латерально и кпереди расположены квадратная доля, медиально и кзади – хвостатая доля печени.
Правая доля состоит из V, VI, VII, VIIIсегментов, топографию которых помогают уточнить желчный пузырь и печеночные вены. По нижней границе печени круглая связка продолжается в виде венозной связки, которая одновременно служит границей между квадратной (IV сегмент) и хвостатой (I сегмент) долями. Левая продольная борозда отделяет II и IIIсегменты левой доли от остальной части печени.
В портальных воротах печени хорошо определяется деление воротной вены на правую и левую ветви. Внутрипеченочные желчные протоки в норме не определяются. Печеночные артерии визуализируются при внутривенном болюсном контрастировании.
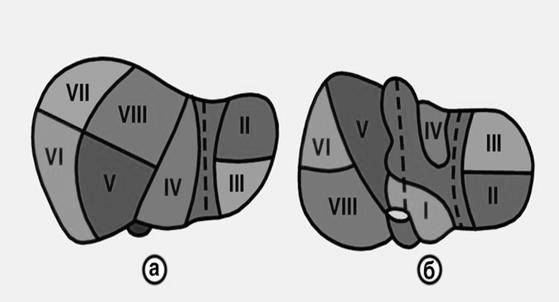
Рисунок Схема сегментарного строения печени: а) диафрагмальная поверхность; б) висцеральная поверхность
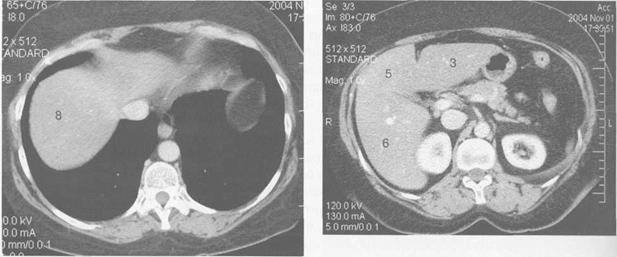
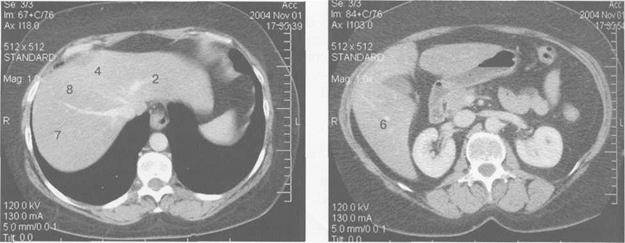
Рисунок Компьютерная томограмма печени. Сегменты печени:
1 — хвостатая доля; 2 — левый верхний латеральный сегмент; 3 — левый нижний латеральный сегмент; 4 — квадратная доля (левый медиальный сегмент); 5 — правый нижний передний сегмент; 6 — правый нижний задний сегмент; 7 — правый верхний задний сегмент; 8 — правый верхний передний сегмент.
Магнитно-резонансная томография.На МРТ-изображениях границы долей и сегментов печени определяются по расположению печеночных борозд, сосудов и ложа желчного пузыря. Три крупные печеночные вены используются для идентификации долевых и межсегментарных борозд, которые разделяют доли и сегменты печени. Средняя печеночная вена располагается в междолевой борозде, разделяющей правую и левую доли печени. Правая печеночная вена расположена в правой межсегментарной борозде, которая отделяет друг от друга передние и задние сегменты правой доли печени. Левая печеночная вена располагается в левой межсегментарной борозде и разделяет внутренний и наружный сегменты левой доли печени. Серповидная связка также может использоваться в качестве ориентира, разделяющего внутренний и наружный сегменты левой доли печени. Хвостатая доля печени располагается кзади и кнаружи относительно нижней полой вены.
На Т1ВИ паренхима печени средней интенсивности, схожая с интенсивностью поджелудочной железы, но более высокой интенсивностью по сравнению с корковым веществом почек, селезенки и мышц.
На Т2ВИ паренхима печени имеет низкую интенсивность, которая соответствует интенсивности мышц, низкая по сравнению с интенсивностью поджелудочной железы, и значительно более низкой интенсивностью по сравнению с селезенкой и почками. На Т1ВИ и Т2ВИ печень имеет однородную структуру.
Рисунок Магнитно-резонансные томограммы печени в аксиальной плоскости а) Т1 ВИ; б) Т2 ВИ
Статьи к прочтению:
Is Ketosis Dangerous? (Science of Fasting & Low Carb Keto)
Похожие статьи:
-
Средние размеры селезенки в зависимости от возраста
КРОВЕТВОРНАЯ СИСТЕМА К органам кроветворения относятся: костный мозг, селезенка, вилочковая железа, печень, лимфатические узлы. В этих органах…
-
Размеры турецкого седла в норме
ЭНДОКРИННАЯ СИСТЕМА ГИПОФИЗ Рентгенологические исследования. Для диагностики патологии гипофиза долгие годы применялась рентгенография черепа в прямой и…
